CONCEITOS PRINCIPAIS
- A hidrocefalia de pressão normal idiopática (HPN) ocorre principalmente em homens acima de 65 anos, e se caracteriza por uma tríade clínica clássica: distúrbios da marcha, demência e incontinência urinária.
- O diagnóstico é baseado em uma combinação de achados clínicos e testes de dinâmica do líquido cefalorraquidiano (LCR). A avaliação por RM é importante para o diagnóstico e previsão de resposta ao tratamento, mas as alterações por imagem não são obrigatórias para o diagnóstico
- Os achados de imagem mais comumente encontrados são: ventriculomegalia desproporcional à atrofia cortical, ângulo do corpo caloso <90°, sinal do sulco cingulado, e fluxo líquórico hiperativo pelo aqueduto mesencefálico.
EPIDEMIOLOGIA
A HPN é mais comum em homens e a prevalência aumenta com a idade.
A prevalência da HPN em indivíduos com mais de 65 anos é estimada em cerca de 1,3%, com taxas mais altas em residentes de instituições de cuidados prolongados, onde até 11,6% dos pacientes podem preencher os critérios para HPN suspeita (World Neurosurgery). Em populações mais idosas, a prevalência pode ser ainda maior. Por exemplo, um estudo encontrou uma prevalência de 5,9% em indivíduos com 80 anos ou mais (Neurology).
A incidência de HPN também varia. Um estudo prospectivo na Espanha relatou uma incidência de 1,20 casos por 1000 habitantes por ano em indivíduos com 70 anos ou mais (World Neurosurgery). No entanto, a incidência de cirurgias de derivação para HPN é significativamente menor, com menos de 2 casos por 100.000 habitantes por ano (World Neurosurgery).
FISIOPATOLOGIA
Aceita como um tipo de hidrocefalia comunicante, a HPN, como o próprio nome diz, apresenta pressão intraventricular normal com pressão média de abertura inferior a 18 cm H₂O ou 13 mmHg.
A fisiopatologia ainda não é completamente compreendida. No entanto, várias teorias e mecanismos têm sido propostos para explicar a patogênese dessa condição, dentre elas:
- Distúrbios na dinâmica do líquido cefalorraquidiano (LCR): a teoria mais aceita sugere que a HPN resulta de alterações crônicas na produção, circulação e reabsorção do LCR. Essas alterações levam à ventriculomegalia sem aumento significativo da pressão intracraniana (Journal of Clinical Neuroscience)
- Hipoperfusão cerebral: estudos indicam que a hipoperfusão cerebral pode desempenhar um papel crucial na HPN. A redução do fluxo sanguíneo cerebral pode causar danos isquêmicos à substância branca periventricular, contribuindo para os sintomas neurológicos (Frontiers in Aging Neuroscience)
- Disfunção do sistema glinfático: o sistema glinfático, responsável pela remoção de resíduos metabólicos do cérebro, pode estar comprometido na HPN. A disfunção desse sistema, mediada por alterações na expressão das aquaporinas (AQP1 e AQP4), pode levar ao acúmulo de proteínas tóxicas como o beta-amiloide e a tau (Neurosurgical Review)
- Neuroinflamação e astrogliosis: a neuroinflamação e a astrogliosis (proliferação de astrócitos) também são observadas na HPN. Essas alterações celulares podem contribuir para a disfunção da barreira hematoencefálica e para a degeneração axonal (Frontiers in Cellular Neuroscience)
- Alterações biomecânicas: a hiper-dinâmica do fluxo de LCR através do aqueduto cerebral pode causar estresse biomecânico nas paredes ventriculares, contribuindo para a patogênese da HPN (Journal of Biomechanics)
DIAGNÓSTICO
O diagnóstico de HPN é baseado em uma combinação de achados clínicos e testes de dinâmica do líquido cefalorraquidiano (LCR).
Os exames de imagem, particularmente a RM, desempenham papel importante no diagnóstico e exclusão de diagnósticos diferenciais, além da previsão de resposta ao tratamento, mas as alterações por imagem não são obrigatórias para o diagnóstico (ACR)
QUADRO CLÍNICO
A tríade clínica clássica é conhecida como tríade de Hakim: distúrbios da marcha, comprometimento cognitivo e incontinência urinária. Porém, nem sempre essa tríade está presente. Além disso, os pacientes idosos apresentam frequentemente problemas de marcha, clínica de demência e incontinência urinária por outros motivos, o que pode confundir o diagnóstico. No entanto, a presença de distúrbios da marcha é um forte indicativo de HPN e frequentemente prediz uma boa resposta ao tratamento com derivação ventricular.
- Distúrbios da marcha: geralmente é o sintoma mais proeminente e precoce. Os pacientes geralmente apresentam uma marcha de base alargada, passos curtos e arrastados, e dificuldade em iniciar a marcha, conhecida como “freezing“. A instabilidade postural e a tendência a quedas também são comuns (Medicine).
- Comprometimento cognitivo: tipicamente subcortical, manifestando-se como lentidão no processamento mental, apatia, e dificuldades na execução de tarefas complexas. A memória de curto prazo e a atenção também podem estar prejudicadas (ACR).
- Incontinência urinária: geralmente se apresenta como urgência miccional e incontinência de urgência. Este sintoma tende a aparecer mais tardiamente em comparação com os distúrbios da marcha e o comprometimento cognitivo (ACR).
TESTES DE DINÂMICA DO LCR
Testes de dinâmica do LCR, como o tap-test (punção lombar com drenagem de LCR) e o teste de infusão lombar (LIT), são utilizados para prever a resposta ao tratamento com derivação.
ACHADOS DE IMAGEM
A RM é o método de escolha para a avaliação. Os principais achados são ventriculomegalia desproporcional à atrofia cortical, índice de Evans >0,3, ângulo do corpo caloso <90°, e sinais de fluxo hiperativo do LCR no aqueduto cerebral.A avaliação por imagem é importante para o diagnóstico e exclusão de diagnósticos diferenciais, além da previsão de resposta ao tratamento, mas as alterações por imagem não são obrigatórias para o diagnóstico (ACR).
- Ventriculomegalia desproporcional à atrofia cortical
- Alargamento dos ventrículos laterais e III ventrículo, bem como das fissuras Sylvianas, em contraposição com apagamento dos espaços liquóricos da alta convexidade e regiões mediais e parafalcinas (World Neurosurgery)
- Índice de Evans >0,3 ⇨ o índice de Evans (largura máxima dos cornos frontais/largura máxima do crânio interno) maior que 0,3 é um critério diagnóstico importante (World Neurosurgery)
- Ângulo do corpo caloso <90° ⇨ marcador importante para diferenciar HPN de outras condições (ACR)
- O ângulo caloso deve ser medido em uma imagem coronal perpendicular ao plano comissura anterior/comissura posterior ao nível da comissura posterior.
- Sinal do sulco cingulado ⇨ porção posterior do sulco cingulado mais delgada que a porção anterior, em imagens sagitais paramedianas (World Neurosurgery)
- Fluxo líquórico hiperativo pelo aqueduto mesencefálico ⇨ embora possa correlacionar-se com uma boa resposta à derivação, não é um critério necessário para o diagnóstico de HPN (Neurology)
- Análise qualitativa: o flow void no aqueduto não é mais considerado um sinal útil, pois em equipamentos mais modernos de RM está presente na maioria dos indivíduos normais (Aust N Z J Psychiatry). Além disso, depende da sequência utilizada.
- Análise quantitativa:
- Velocidade de pico sistólico >24 mL/min é 95% específica e 46% sensível para HPN (Neurology). A sensibilidade baixa mostra que a velocidade pode estar normal na HPN. Há correlação bem estabelecida entre velocidades de fluxo mais altas no aqueduto com resultado favorável após a derivação ventriculoperitoneal (DVP).
- Volume sistólico de ≥42 μL demonstrado em um estudo para predizer uma boa resposta à derivação (AJNR). Entretanto, outro estudo levantou dúvidas sobre a utilidade do volume sistólico do aqueduto na seleção de pacientes para DVP (AJNR).
- Estudos mostraram que o volume sistólico do aqueduto diminui mais tarde no processo da doença, apesar da progressão clínica (AJNR). Isso foi teorizado como sendo causado por atrofia cerebral, o que indica que o paciente é improvável de responder à cirurgia de derivação.
- Hipersinal T2/FLAIR periventricular indicando transudação ependimária ⇨ embora a transudação ependimária possa ser observada em alguns casos de HPN, ela não é um critério diagnóstico obrigatório (Scientific Reports). Pode ser considerado um achado adicional.

Imagens em ponderadas em T2, FLAIR e T1, nos planos axial e coronal, evidenciando sinais de ventriculomegalia (Índice de Evans = 0,43) associados a ângulo Caloso menor que 90° (76°).
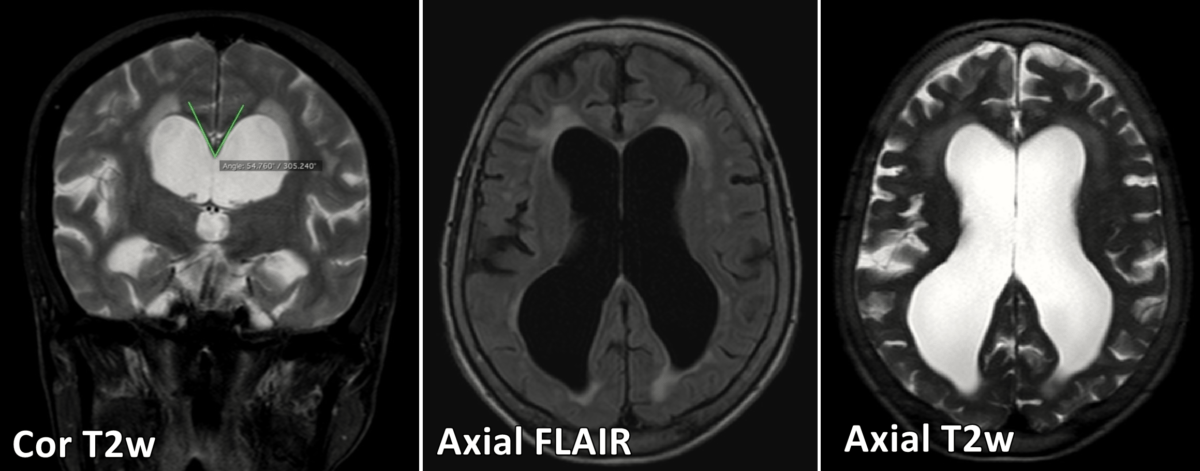
Mulher de 80 anos. Distúrbio de marcha caracterizado pelos pés parecendo estar presos ao chão (“marcha magnética”). Comprometimento cognitivo leve. RM evidencia dilatação dos ventrículos laterais e do terceiro ventrículo, com apagamento relativo dos sulcos corticais na alta convexidade, e o corpo caloso está deslocado para cima. O ângulo caloso está reduzido para valores entre 50-80 graus. Há também áreas confluentes de hipersinal em T2/FLAIR na substância branca periventricular e também das coroas radiadas, que podem ter relação com gliose / microangiopatia, e/ou ter relação com transudação liquórica.
DIAGNÓSTICOS DIFERENCIAIS
- Atrofia Cerebral (Hidrocefalia Ex Vacuo): caracterizada pelo aumento dos ventrículos devido à perda de tecido cerebral, comum em doenças neurodegenerativas como Alzheimer. Na RM, observa-se dilatação ventricular acompanhada de sulcos corticais alargados, diferentemente da HPN, onde os sulcos podem estar comprimidos apesar da ventriculomegalia.
- Hidrocefalia Obstrutiva (Não Comunicante): causada por uma obstrução no fluxo do líquido cefalorraquidiano (LCR) dentro do sistema ventricular. A RM pode mostrar o local da obstrução, como estenose do aqueduto de Sylvius ou presença de tumores, cistos ou outras lesões bloqueando o fluxo do LCR.
- Leucoencefalopatia Vascular (Doença de Pequenos Vasos): caracterizada por alterações isquêmicas na substância branca cerebral, levando a sinais como ventriculomegalia e hiperintensidades periventriculares na RM. Está associada a fatores de risco vasculares, como hipertensão arterial e diabetes.
- Hidrocefalia Comunicante Secundária: resultante de processos que afetam a reabsorção do LCR, como hemorragia subaracnoide, meningite ou carcinomatose meníngea. A história clínica e achados específicos na RM, como depósitos de hemossiderina ou realce meníngeo, ajudam na diferenciação.
- Hipertensão Intracraniana Idiopática (Pseudotumor Cerebral): embora geralmente apresente ventrículos normais ou pequenos, pode causar sintomas semelhantes à HPN. A RM pode mostrar sinais indiretos de aumento da pressão intracraniana, como sela túrcica vazia ou distensão das bainhas do nervo óptico.
- Tumores ou lesões com efeito de massa: massas intracranianas podem causar hidrocefalia ao comprimir as vias de circulação do LCR. A RM é essencial para identificar tais lesões e determinar sua natureza e localização.
- Anormalidades Congênitas: malformações como a síndrome de Dandy-Walker ou agenesia do corpo caloso podem estar associadas à hidrocefalia e devem ser consideradas, especialmente em pacientes jovens.
- Síndrome da Demência Vascular: pode apresentar sintomas clínicos semelhantes à HPN e mostrar alterações na substância branca e infartos lacunares na RM.
Para um diagnóstico preciso, é fundamental correlacionar os achados de imagem com a história clínica e exames complementares. Testes como tap-test (punção lombar de drenagem de LCR) podem ser úteis para diferenciar a HPN de outras condições.
TRATAMENTO
O tratamento padrão para HPN é a derivação ventriculoperitoneal (VP). Este procedimento envolve a inserção de um cateter no ventrículo cerebral para desviar o líquido cefalorraquidiano (LCR) para a cavidade peritoneal, aliviando a pressão e melhorando os sintomas. Estudos demonstram que a derivação VP resulta em melhorias significativas nos sintomas de marcha, cognição e incontinência urinária (British Journal of Neurosurgery).
No entanto, a derivação VP está associada a complicações pós-operatórias, com taxas de complicação variando de 17% a 33% e taxas de falha de até 17,7%. Como alternativa, a derivação lomboperitoneal (LP) pode ser considerada, especialmente em pacientes onde a cirurgia intracraniana não é viável. A derivação LP não requer intervenção intracraniana e tem mostrado ser segura e eficaz, com melhorias notáveis nos sintomas e baixo risco de superdrenagem. (Journal of Clinical Neuroscience)
A American Academy of Neurology (AAN) recomenda a derivação como tratamento para pacientes com HPN, destacando que a resposta ao shunt é mais provável em pacientes com sintomas de marcha predominantes e resposta positiva ao teste de drenagem de LCR (Neurology). A avaliação pré-operatória com drenagem de LCR, seja por punção lombar ou drenagem lombar externa, é recomendada para prever a resposta ao shunt (Journal of Neurosurgery).
Em resumo, a derivação ventriculoperitoneal (VP) é o tratamento padrão para HPN, com a derivação lomboperitoneal (LP) sendo uma alternativa viável em casos específicos.
PROGNÓSTICO
O prognóstico para hidrocefalia de pressão normal idiopática (HPN) varia dependendo de vários fatores, incluindo a idade do paciente, a gravidade dos sintomas e a resposta ao tratamento com derivação.
A derivação ventriculoperitoneal (VP) é o tratamento padrão e pode melhorar significativamente os sintomas em muitos pacientes. Estudos mostram que a maioria dos pacientes (77%) consegue melhorar e manter a função cognitiva por pelo menos 2 anos após a cirurgia (Frontiers in Aging Neuroscience). No entanto, a mortalidade em pacientes com HPN tratados é 1,8 vezes maior em comparação com a população geral, principalmente devido a comorbidades como doenças cardíacas e cerebrovasculares (Journal of Neurology).
A resposta ao tratamento é melhor em pacientes mais jovens e com sintomas mais leves. A intervenção precoce na fase prodrômica da HPN pode manter uma boa função cognitiva e de mobilidade a longo prazo, sugerindo um efeito preventivo sobre a demência (Frontiers in Neurology). Além disso, a melhora na marcha e na independência funcional pós-operatória está associada a uma sobrevida semelhante à da população geral (Journal of Neurology).
Em termos de qualidade de vida, a maioria dos pacientes apresenta melhora significativa após a derivação, com mais de 70% demonstrando melhorias duradouras por mais de 6 anos (Neurology India). No entanto, complicações pós-operatórias e a progressão natural da HPN podem afetar o prognóstico a longo prazo.
Em resumo, o prognóstico para HPN é geralmente favorável com tratamento adequado, especialmente quando a intervenção é realizada precocemente e em pacientes com sintomas menos graves.
REFERÊNCIAS BIBLIOGRÁFICAS
- Andrén K, Wikkelsø C, Sundström N, et al. Survival in Treated Idiopathic Normal Pressure Hydrocephalus. Journal of Neurology. 2020;267(3):640-648. doi:10.1007/s00415-019-09598-1.
- Bonney PA, Briggs RG, Wu K, et al. Pathophysiological Mechanisms Underlying Idiopathic Normal Pressure Hydrocephalus: A Review of Recent Insights. Frontiers in Aging Neuroscience. 2022;14:866313. doi:10.3389/fnagi.2022.866313.\\
- Bradley WG, Quencer RM. Hydrocephalus and cerebrospinal fluid flow. In: Stark DD, Bradley WG, eds. Magnetic Resonance Imaging, 3rd ed. St. Louis, Mo: Mosby; 1999:1483-1508.
- Bradley WG. CSF Flow in the Brain in the Context of Normal Pressure Hydrocephalus. AJNR. American Journal of Neuroradiology. 2015;36(5):831-8. doi:10.3174/ajnr.A4124.
- Bradley WG, Scalzo D, Queralt J, Nitz WN, Atkinson DJ, Wong P. Normal-Pressure Hydrocephalus: Evaluation with Cerebrospinal Fluid Flow Measurements at MR Imaging. Radiology. 1996;198(2):523-9.
- Bradley WG. Normal Pressure Hydrocephalus: New Concepts on Etiology and Diagnosis. AJNR Am J Neuroradiol. 2000;21(9):1586-90.
- Bräutigam K, Vakis A, Tsitsipanis C. Pathogenesis of Idiopathic Normal Pressure Hydrocephalus: A Review of Knowledge. Journal of Clinical Neuroscience : Official Journal of the Neurosurgical Society of Australasia. 2019;61:10-13. doi:10.1016/j.jocn.2018.10.147.
- Eide PK. Cellular Changes at the Glia-Neuro-Vascular Interface in Definite Idiopathic Normal Pressure Hydrocephalus. Frontiers in Cellular Neuroscience. 2022;16:981399. doi:10.3389/fncel.2022.981399.
- Giorgio C, Marcello L, Enricomaria M, et al. Magnetic Resonance Imaging Diagnosis in Normal Pressure Hydrocephalus. World Neurosurgery. 2024;181:171-177. doi:10.1016/j.wneu.2023.10.110.
- Halperin JJ, Kurlan R, Schwalb JM, et al. Practice Guideline: Idiopathic Normal Pressure Hydrocephalus: Response to Shunting and Predictors of Response: Report of the Guideline Development, Dissemination, and Implementation Subcommittee of the American Academy of Neurology. Neurology. 2015;85(23):2063-71. doi:10.1212/WNL.0000000000002193.
- Hayhow B, Begic F, Evans A, Velakoulis D, Gaillard F. Communicating Hydrocephalus with Reversible Cognitive Impairment. Aust N Z J Psychiatry. 2014;48(4):379-80.
- Isaacs AM, Hamilton M. Natural History, Treatment Outcomes and Quality of Life in Idiopathic Normal Pressure Hydrocephalus (iNPH). Neurology India. 2021 Nov-Dec;69(Supplement):S561-S568. doi:10.4103/0028-3886.332281.
- Jaraj D, Rabiei K, Marlow T, et al. Prevalence of Idiopathic Normal-Pressure Hydrocephalus. Neurology. 2014;82(16):1449-54. doi:10.1212/WNL.0000000000000342. Journal of Biomechanics. 2023;156:111671. doi:10.1016/j.jbiomech.2023.111671.
- Kajimoto Y, Kameda M, Kambara A, et al. Impact of Early Intervention for Idiopathic Normal Pressure Hydrocephalus on Long-Term Prognosis in Prodromal Phase. Frontiers in Neurology. 2022;13:866352. doi:10.3389/fneur.2022.866352.
- Kambara A, Kajimoto Y, Yagi R, et al. Long-Term Prognosis of Cognitive Function in Patients With Idiopathic Normal Pressure Hydrocephalus After Shunt Surgery. Frontiers in Aging Neuroscience. 2020;12:617150. doi:10.3389/fnagi.2020.617150.
- Maeda S, Otani T, Yamada S, et al. Biomechanical Effects of Hyper-Dynamic Cerebrospinal Fluid Flow Through the Cerebral Aqueduct in Idiopathic Normal Pressure Hydrocephalus Patients.
- Mahr CV, Dengl M, Nestler U, et al. Idiopathic Normal Pressure Hydrocephalus: Diagnostic and Predictive Value of Clinical Testing, Lumbar Drainage, and CSF Dynamics. Journal of Neurosurgery. 2016;125(3):591-7. doi:10.3171/2015.8.JNS151112.
- Martín-Láez R, Caballero-Arzapalo H, López-Menéndez LÁ, et al. Epidemiology of Idiopathic Normal Pressure Hydrocephalus: A Systematic Review of the Literature. World Neurosurgery. 2015;84(6):2002-9. doi:10.1016/j.wneu.2015.07.005.
- Martín-Láez R, Caballero-Arzapalo H, Valle-San Román N, et al. Incidence of Idiopathic Normal-Pressure Hydrocephalus in Northern Spain. World Neurosurgery. 2016;87:298-310. doi:10.1016/j.wneu.2015.10.069.
- Micchia K, Formica C, De Salvo S, et al. Normal Pressure Hydrocephalus: Neurophysiological and Neuropsychological Aspects: A Narrative Review. Medicine. 2022;101(9):e28922. doi:10.1097/MD.0000000000028922.
- Moonis G, Subramaniam RM, Trofimova A, et al. ACR Appropriateness Criteria® Dementia. Journal of the American College of Radiology : JACR. 2020;17(5S):S100-S112. doi:10.1016/j.jacr.2020.01.040.
- Otero-Rodríguez A, Sousa-Casasnovas P, Cruz-Terrón H, et al. Utility of Radiologic Variables to Predict the Result of Lumbar Infusion Test in the Diagnosis of Idiopathic Normal Pressure Hydrocephalus. World Neurosurgery. 2019;127:e957-e964. doi:10.1016/j.wneu.2019.04.009.
- Rau A, Reisert M, Kellner E, et al. Increased Interstitial Fluid in Periventricular and Deep White Matter Hyperintensities in Patients With Suspected Idiopathic Normal Pressure Hydrocephalus. Scientific Reports. 2021;11(1):19552. doi:10.1038/s41598-021-98054-0.
- Rigamonti D, Yasar S, Vivas-Buitrago T, Rigamonti K. Letter to Our Colleagues Family Practitioners, Geriatricians, and Radiologists to Increase Awareness Regarding Idiopathic Normal Pressure Hydrocephalus. World Neurosurgery. 2024;181:e291-e293. doi:10.1016/j.wneu.2023.10.040.
- Ringstad G, Emblem KE, Geier O, Alperin N, Eide PK. Aqueductal Stroke Volume: Comparisons With Intracranial Pressure Scores in Idiopathic Normal Pressure Hydrocephalus. AJNR. American Journal of Neuroradiology. 2015;36(9):1623-30. doi:10.3174/ajnr.A4340
- Scollato A, Tenenbaum R, Bahl G, et al. Changes in Aqueductal CSF Stroke Volume and Progression of Symptoms in Patients With Unshunted Idiopathic Normal Pressure Hydrocephalus. AJNR. American Journal of Neuroradiology. 2008;29(1):192-7. doi:10.3174/ajnr.A0785.
- Soldozy S, Yağmurlu K, Kumar J, et al. Interplay Between Vascular Hemodynamics and the Glymphatic System in the Pathogenesis of Idiopathic Normal Pressure Hydrocephalus, Exploring Novel Neuroimaging Diagnostics. Neurosurgical Review. 2022;45(2):1255-1261. doi:10.1007/s10143-021-01690-3.
- Tudor KI, Nemir J, Pavliša G, et al. Management of Idiopathic Normal Pressure Hydrocephalus (iNPH) – A Retrospective Study. British Journal of Neurosurgery. 2020;34(3):316-320. doi:10.1080/02688697.2020.1726288.
- Wang Z, Zhang Y, Hu F, Ding J, Wang X. Pathogenesis and Pathophysiology of Idiopathic Normal Pressure Hydrocephalus. CNS Neuroscience & Therapeutics. 2020;26(12):1230-1240. doi:10.1111/cns.13526.
- Williams MA, Nagel SJ, Golomb J, et al. Safety and Effectiveness of the Assessment and Treatment of Idiopathic Normal Pressure Hydrocephalus in the Adult Hydrocephalus Clinical Research Network. Journal of Neurosurgery. 2022;137(5):1289-1301. doi:10.3171/2022.1.JNS212782.
- Yerneni K, Karras CL, Larkin CJ, et al. Lumboperitoneal Shunts for the Treatment of Idiopathic Normal Pressure Hydrocephalus. Journal of Clinical Neuroscience : Official Journal of the Neurosurgical Society of Australasia. 2021;86:1-5. doi:10.1016/j.jocn.2020.12.031.
- Zhao Z, He J, Chen Y, et al. The Pathogenesis of Idiopathic Normal Pressure Hydrocephalus Based on the Understanding of AQP1 and AQP4. Frontiers in Molecular Neuroscience. 2022;15:952036. doi:10.3389/fnmol.2022.952036.

